 Sistema Circulatório
Sistema Circulatório
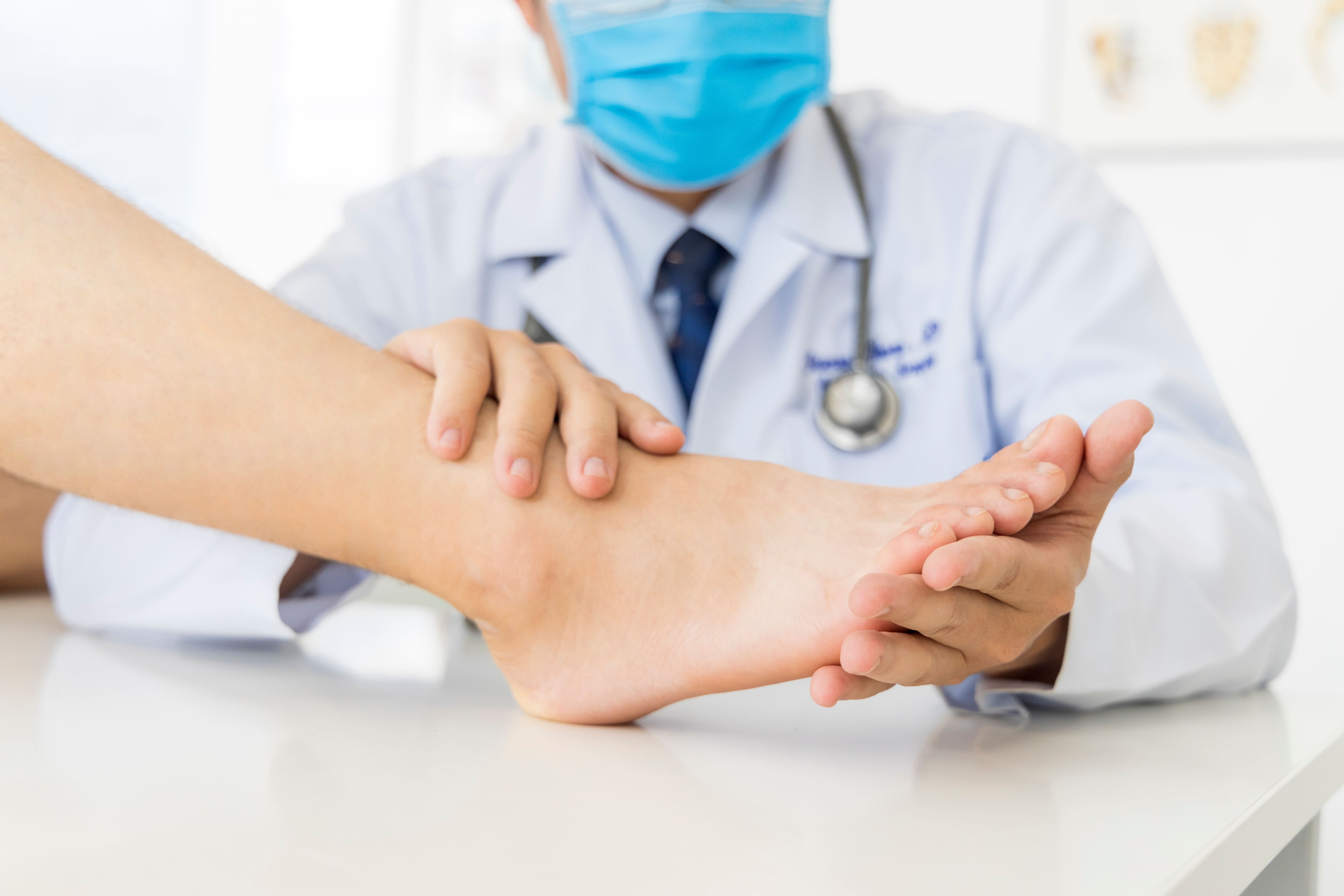
Pé diabético: conheça os tratamentos disponíveis
Saiba quais são as opções de tratamento para o pé diabético, uma complicação do diabetes que pode causar sérias consequências nos pés.



















Siga o Saber da Saúde nas redes sociais